Rakovina prsníka
Bez chirurgie a chemoterapie sa pri najčastejšom nádorovom ochorení žien tak skoro nezaobídeme. Vývoj však smeruje k individualizovanej liečbe, ktorá bude šitá na mieru každej pacientke.
Čo je rakovina prsníka
Karcinóm prsníka je zhubným nádorom vznikajúcim v bunkách prsníkov. Zhubný nádor tvorí skupina rakovinových buniek, ktoré môžu prerásť do okolitého tkaniva alebo sa šíria do ďalších častí tela. Veľmi zriedkavo sa toto ochorenie vyskytuje u mužov, u žien je najčastejším typom rakoviny.
V ostatných rokoch stúpa miera výskytu rakoviny prsníka, úmrtnosť však vďaka prevencii, novým diagnostickým prístupom a inovácii v liečbe stabilne klesá. Na Slovensku ročne pribudne okolo 2000 novo diagnostikovaných prípadov rakoviny prsníka.
Kto je ohrozený
Presná príčina vzniku rakoviny prsníka nie je známa. Asi 5 – 10 % prípadov rakoviny prsníka môže byť dedičných – ochorenie je v takom prípade spôsobené chybou v génoch, ktorá je zdedená od rodiča. Najčastejšie ide o zmeny v BRCA1 a BRCA2 génoch, ktoré v zdravých bunkách produkujú bielkoviny zabraňujúce abnormálnemu rastu buniek.
Existuje niekoľko faktorov, ktoré zvyšujú riziko jej objavenia sa. Ani ich prítomnosť však automaticky neznamená, že žena rakovinu “dostane” a rovnako platí, že sa môže objaviť aj u jednotlivcov bez týchto faktorov.
Niektoré rizikové faktory sa nedajú ovplyvniť – patria medzi ne pohlavie, vek, rasa, či zdravotné okolnosti. Rakovina prsníka sa síce vyskytuje aj u mužov, no u žien je to asi 100-krát častejšie.
Riziko vzniku tohto typu rakoviny rastie s vekom, ženy s invazívnou rakovinou prsníka majú v dvoch tretinách prípadov viac ako 55 rokov, iba asi 12 % má menej ako 45.
S rakovinou prsníka môžu súvisieť aj niektoré externé faktory vyplývajúce zo životného štýlu. Riziko rastie, ak má žena deti po tridsiatke, ak nadmerne užíva alkohol alebo pri nadváhe.
| Vnútorné rizikové faktory | Vonkajšie rizikové faktory |
|---|---|
| Pohlavie: žena | Bezdetnosť alebo deti vo vyššom veku |
| Vek (viac ako 65 rokov) | Nedávne užívanie orálnej antikoncepcie |
| Genetické faktory | Hormonálna terapia po menopauze |
| Rodinná história | Ak má deti a nekojí ich |
| Rasa (kaukazská) | Nadmerný alkohol (viac ako dva poháriky denne) |
| Husté prsné tkanivo | Nadváha/obezita (BMI 25 kg/m2 a viac) |
| Skorá menštruácia (pred 12 rokom) | Nedostatok cvičenia ( menej ako 30 min počas 3 dní za týždeň) |
| Neskorá menopauza (po 55 roku) | Spôsob stravovania* |
| Predchádzajúce ožarovanie hrude | Životné prostredie* |
| Vystavenie diethylstilbestrolu (DES) | Fajčenie* |
* ich vplyv na riziko RP nie je jednoznačný
Pokrok v diagnostike pomáha určiť spôsob liečby
Prítomnosť alebo neprítomnosť rizikových faktorov ešte neznamená diagnózu. Podobne ako pri liečbe, aj v diagnostike došlo v ostatných desaťročiach k významnému technologickému posunu, vďaka ktorému dokážeme ochorenie odhaliť skôr a zlepšiť tak vyhliadky pacientok.
Lucia Copáková - genetička: Čím prechádzala pacientka pri určení diagnózy pred desiatimi rokmi a ako proces vyzerá dnes?
Veľa žien v ranom štádiu ochorenia nemá žiadne príznaky, k zisteniu choroby tak dochádza vtedy, keď žena alebo lekár objaví hrčku v ženskom prsníku. Na potvrdenie alebo vyvrátenie podozrenia sa používa niekoľko metód:
- Fyzické vyšetrenie hmatom: skúma prsník, aj lymfatické uzliny v podpazuší; doktor počas neho zisťuje, či sa niekde nenachádzajú hrčky alebo podozrivé zmeny v textúre kože.
- Mamograf: ide o vyšetrenie prsníkov s pomocou röntgenového prístroja a dokáže odhaliť ochorenie aj vtedy, keď ešte neexistujú žiadne iné fyzické príznaky.
- Ultrazvuk: využíva zvukové vlny na vytvorenie obrazu tkaniva, z tohto obrazu vie lekár rozlíšiť pevnú hmotu, ktoré môže signalizovať prítomnosť karcinómu alebo nevzhubného nádoru.
- MRI (magnetická rezonancia): nie je štandardnou technikou pri zisťovaní diagnózy, môže ale slúžiť na potvrdenie výsledkov mamografie alebo ultrazvuku.
- Biopsia: ak má lekár po vyšetrení s pomocou mamografie či ultrazvuku podozrenie na karcinóm, vykoná ešte biopsiu – odoberie vzorku tkaniva z podozrivej oblasti, ktorú následne skúma patológ. Biopsia je jediným spôsobom, ako definitívne povedať, či ide alebo nejde o rakovinu. S pomocou zobrazovacích metód je možné zistiť aj cysty či nevzhubné nádory, v ktorých nie sú prítomné rakovinové bunky. Laboratórne testy po biopsii už dokážu určiť nielen to, či je rakovina prítomná, ale aj o aký typ ide. Ak je prítomné dostatočné množstvo tkaniva, patológ dokáže určiť, či ide o neinvazívnu alebo invazívnu rakovinu. Invazívna rakovina prsníka je taká, ktorá už narástla za vrstvu buniek, v ktorých začala. Veľká väčšina prípadov je práve invazívnych. Špecialisti (genetici, patológovia) majú z odobraného tkaniva možnosť zistiť prítomnosť vybraných markerov a tak lepšie predikovať správanie ochorenia. Onkológom to pomáha určiť optimálnu liečbu pacienta.
Receptory a proteíny prezradia typ rakoviny
Dnes sa bunky v odobranom tkanive testujú na prítomnosť estrogénových a progesterónových receptorov (ER a PR, spoločne predstavujú hormonálne receptory) alebo HER2/neu (skrátene HER2) proteínov. ER a PR sú proteíny, ktoré sa vyskytujú na alebo v určitých bunkách a dokážu sa pripojiť k niektorým látkam (napríklad hormónom) cirkulujúcim v krvi.
Normálne bunky v prsníku a niektoré rakovinové bunky obsahujú receptory, ktoré sa vedia pripojiť k estrogénu a progesterónu. Tieto hormóny sú často tými, ktoré poháňajú rast rakovinových buniek. V prípade asi pätiny žien s rakovinou prsníka je tým, čo poháňa rast chorých buniek, proteín HER2/neu.
Tieto prvky sú v diagnostike a liečbe rakoviny prsníka relatívne novou záležitosťou, prvé náznaky ich užitočnosti prišli v osemdesiatych rokoch. Pokrok v medicínskych technológiách a vývoj špecifických protilátok vtedy pomohol k tomu, aby sa začalo so skúmaním niekoľkých biomarkerov. Z množstva skúmaných sa ER, PR a HER2 ukázali ako tie, ktoré dokážu efektívne pomôcť pri manažovaní rakoviny prsníka.
Typy rakoviny podľa prítomnosti receptorov a proteínov
Poznanie genetického pozadia ochorenia pomáha lekárom pri výbere spôsobu liečby. Lekári rozdeľujú invazívnu rakovinu prsníka do skupín podľa prítomnosti alebo neprítomnosti HER2 a ER/PR:
| HER2+ | HER2- | |
|---|---|---|
| HR+ | HER2+ rakovina prsníka znamená prítomnosť proteínu, ktorý podporuje rast rakovinových buniek. Prítomnosť HR+ hovorí, že rakovina môže byť liečená hormónovou terapiou, ktorá blokuje hormónom prístup k rakovinovým bunkám. HER2+ rakovina zvykne slabšie reagovať na hormonálnu liečbu, čo môže byť zapríčinené väčšou agresivitou tohto typu rakoviny. Liečba cielená na HER2 ale dokáže byť efektívna. | Ide o najčastejší typ rakoviny prsníka, s výskytom asi 70 % zo všetkých prípadov. HR+ rakovina je zvyčajne najskôr liečená hormónovou terapiou, ktorá pomáha zastaviť rast nádoru. Táto liečba zabraňuje rakovinovým bunkám v prístupe k estrogénu, ktorý potrebujú pre svoj rast. HR+ rakoviny zvyknú rásť pomalšie ako tie, kde receptory absentujú, niekedy sa ale vracajú aj veľa rokov po ukončení liečby. |
| HR- | Táto kombinácia sa vyskytuje iba v 1 – 5 % diagnostikovaných prípadov (v USA), obvykle sú diagnostikované v mladšom veku (medián 57 rokov, ostatné typy majú medián 62). HR- rakoviny prsníka nereagujú na hormonálnu terapiu a HER2+ nádory zvyknú byť agresívnejšie. Táto kombinácia si preto vyžaduje viacero druhov liečby, vrátane chemoterapie a cielenej liečby. | HR- a HER2- rakovina prsníka sa nazýva Triple negatívna, a týka sa asi 15 – 20 % zo všetkých ochorení rakovinou prsníka. Častejšie sa vyskytuje u mladších žien, Afroameričaniek a žien s mutáciou BRCA1 génu. Triple negatívne tumory môžu byť agresívne a majú zlú prognózu v porovnaní s ostatnými formami choroby. Pri liečbe sa kombinuje chirurgická liečba, radiačná terapia a chemoterapia. Stále prebieha výskum, ktorý by ukázal nový spôsob, ako využiť aj cielenú terapiu. |
Liečba
Medicínsky a technologický posun ostatných desaťročí, ktorý je viditeľný pri diagnostike, sa prejavil aj v liečbe. Chirurgiu ako „liek na všetko“, často jediný dostupný, postupne dopĺňali ďalšie spôsoby a liečba sa stala viac individualizovanou.
Ako nevyhnutné a užitočné sa ukazuje prepájanie viacerých prístupov. V niektorých prípadoch je operácia prvým krokom v liečbe, v inom prípade môže prísť až po užívaní liekov. Niekedy je možné vyhnúť sa jej úplne. Každý liečebný postup sa stále vyvíja a okrem hľadania nových ciest, ako pacientkam pomôcť, výskum pracuje na zlepšovaní toho, čo sa už dnes bežne používa. To sa prejavuje aj v štatistikách, podľa ktorých sa miera 5-ročného prežitia žien s karcinómom prsníka výrazne zlepšila. V rokoch 1980 – 1984 bola 52,4 %, v rokoch 2000 – 2004 už 74,0 %.
Lokálna a systémová liečba
Liečba rakoviny prsníka môže byť lokálna (lieči tumor v mieste jeho výskytu, bez zásahu do zvyšku tela – operácie, radiačná terapia) alebo systémová (liečba s pomocou liekov, ktoré sa dostávajú do celého tela – chemoterapia, hormonálna terapia a cielená terapia). Podľa toho, či sa podáva pred alebo po operácii, môžeme liečbu rozdeliť na adjuvantnú (po) a neoadjuvantnú (pred).

Chirurgická liečba
Chirurgická liečba je najstarším spôsobom boja proti rakovine prsníka a väčšina žien s týmto ochorením absolvuje niektorý zo zákrokov. Rozsah operácie záleží od štádia choroby, klinického a patologického nálezu a jej najčastejším cieľom je odstránenie nádoru.
Chirurgovia stále znižujú nutný rozsah operačných zákrokov a preferované sú najmä operácie zachovávajúce prsník (odstraňuje sa iba nádor a časť okolitého tkaniva) a onkoplastické operácie. Mastektómia (odstránenie celého prsníkového tkaniva) nastupuje iba v nevyhnutných prípadoch. Podľa odhadu jedného z lekárov klesol počet mastektómií v porovnaní so sedemdesiatymi rokmi 20. storočia až o 90 %.
V raných štádiách ochorenia si veľa žien môže vybrať medzi operáciou zachovávajúcou prsník (OZP) a mastektómiou. Hlavnou výhodou OZP je, že žena si zachováva väčšinu prsníka. Nevýhodou na druhej strane je potreba radiačnej terapie po OZP v trvaní 5 – 6 týždňov.
Dlhodobé štúdie, ktoré sledujú tisíce žien viac ako dvadsať rokov ukazujú, že mastektómia nezvyšuje šance na prežitie v tých prípadoch, kde sa mohla spraviť OZP. Mastektómia znižuje riziko výskytu rakoviny, resp. rozvinutia ďalšej rakoviny, v tom istom prsníku. Rakovinové bunky sa ale môžu o niekoľko rokov objaviť v iných častiach tela.
Radiačná terapia
Cieľom ožarovania je zničenie rakovinových buniek a často nastupuje po operáciách zachovávajúcich prsník, aby sa znížilo riziko opätovného návratu ochorenia. V niektorých prípadoch sú ožarované aj pacientky po mastektómii alebo tie, ktorým sa choroba rozšírila do ďalších častí tela.
Najčastejším spôsobom je externé ožarovanie a rozsah a konkrétne miesta na ožarovanie sa určia podľa druhu operácie a prípadného poškodenia lymfatických uzlín. Externá radiačná terapia je podobná röntgenu, ale žiarenie je silnejšie. Samotná procedúra je bezbolestná a trvá niekoľko minút. Hlavnými krátkodobými vedľajšími príznakmi sú opuchnutie, zmeny kože v ožarovanej oblasti a únava. V niektorých prípadoch je prsník po ožarovaní menší a pevnejší, čo spôsobuje komplikácie pre plastickú chirurgiu.
Alternatívou k externému ožarovaniu je vnútorné, tzv. brachyterapia. Rádioaktívne pilulky sa umiestnia do zariadenia v prsníkovom tkanive tam, kde sa vyskytuje rakovina. Interné ožarovanie sa môže používať ako doplnok k externému, alebo samostatne.
Jedna z ciest inovácií v liečbe smeruje aj k efektívnemu spájaniu chirurgických zákrokov a ožarovania. Cieľom je zvýšenie doby prežívania pacientok, ale aj vývoj liečby, ktorá bude menej fyzicky a časovo náročná. Doba liečenia sa z niekoľkých týždňov môže pri využití najnovších technológií znížiť na jeden deň.
Chemoterapia
Chemoterapia, ktorá oslabuje a zabíja rakovinové bunky, je najúčinnejšia v kombinácii viac ako jedného lieku. Najčastejšie sa tento spôsob liečby využíva pri skorých štádiách invazívnej RP na odstránenie chorých buniek, ktoré mohli v tele ostať po vykonanej operácii. V prípade rozvinutého štádia ochorenia slúži chemoterapia na poškodenie a zničenie čím väčšieho množstva rakovinových buniek. Niekedy je chemoterapia podávaná pred chirurgickým zákrokom ako prostriedok na zmenšenie nádoru. Chemoterapia môže slúžiť aj ako doplnok k iným liekom, napríklad ku hormonálnej terapii pri liečbe HER2+ nádorov.
Chemoterapeutické lieky pôsobia nielen proti rakovinovým bunkám, ale aj proti zdravým, rýchlo sa množiacim bunkám. To spôsobuje niekoľko vedľajších účinkov, medzi ktoré patrí strata vlasov, zvracanie, nestála chuť do jedla a pod. Na zmiernenie týchto nepríjemných vedľajších účinkov je už dostupných niekoľko liekov.
Hormonálna terapia
Táto liečba sa najčastejšie používa po operačných zákrokoch na zníženie rizika návratu rakoviny, no môže sa nasadiť aj v iných prípadoch. Hormón estrogén podporuje rast tých typov rakovinových buniek, ktoré majú hormonálne receptory (sú ER pozitívne). Väčšina typov hormonálnych liekov pre rakovinu prsníka buď znižuje hladiny estrogénu alebo zablokuje estrogénové receptory v rakovinových bunkách.
S vývojom tohto typu liekov sa začalo v druhej polovici 20. storočia, a najskôr boli vedľajším produktom výskumu antikoncepcie a podpory plodnosti, kde hrajú hormóny dôležitú úlohu. Prvé klinické štúdie prebiehali v sedemdesiatych rokoch a ukázali presvedčivý efekt na liečbu pokročilej rakoviny prsníka, až sa z hormonálnej liečby časom stal zlatý štandard. O desaťročie neskôr sa ukázal v kombinácii s chemoterapiou aj účinok pri skorých štádiách rakoviny prsníka. Najčastejšie vedľajšie účinky sú únava a nevoľnosť, návaly tepla a zmeny nálady. Zriedkavo sa môžu vyskytnúť aj vážnejšie komplikácie.
Hormonálna liečba významne prispela k zmene liečby rakoviny prsníka, ale aj rakoviny prostaty. Výskum viedol k lepšiemu porozumeniu toho, ako hormóny ovplyvňujú rast rakoviny. Vďaka tomu bolo potom možné vyvinúť efektívnejšie lieky, ktoré liečia, ale aj znižujú riziko vzniku rakoviny.
Biologická liečba
S lepším pochopením toho, aké zmeny prebiehajú v rakovinových bunkách, sa rozšírili aj možnosti vývoja nových liekov na rakovinu. Biologická liečba využíva procesy v bunkách a dokáže pôsobiť rôznymi cestami:
- zabraňuje rastu a deleniu rakovinových buniek,
- vyhľadáva choré bunky a ničí ich alebo
- podporuje imunitný systém k útokom na rakovinové bunky.
V biologickej liečbe sa dá rozlíšiť niekoľko prístupov: cielená terapia, imunoterapia, využívanie biologických látok, biological response modifiers. V každom prístupe sa v súčasnosti testujú a po splnení kritérií postupne uvádzajú na trh nové liečivá.
Nasadenie biologickej liečby záleží od typu rakoviny prsníka, toho ako sa už stihla rakovina u pacientky rozšíriť a predchádzajúcej liečby.
Veľká časť z liekov spadajúcich pod biologickú liečbu je stále experimentálnych a vyvíja sa. V cielenej liečbe sa už ale v uplynulých rokoch dostalo na trh niekoľko liekov, ktoré pomáhajú pacientkam, ktoré sú pozitívne testované na hormonálne receptory či prítomnosť proteínov.
Jeden liek funguje na spôsobe monoklonovej protilátky – ľudsky vyrobenej verzie špecifického proteínu imunitného systému. Látka sa pripojí ku HER2 receptoru a spomaľuje rast rakovinovej bunky alebo pomáha imunitnému systému efektívnejšie napádať rakovinu.
Iné lieky slúžia na blokovanie mTOR, tyrozínkinázy (TK), či PI3K. Ide o proteíny v bunkách, ktoré za normálnych okolností podporujú ich rast a delenie. Blokovaním proteínov dokáže liek zastaviť rast rakovinových buniek a pomáha hormonálnej terapii dosahovať lepšie účinky.
Lucia Copáková - genetička: Čaká sa v genetike a diagnostike na “veľký prelom”?
Liečba ešte viac na mieru
Každá diagnóza rakoviny prsníka je jedinečná a smerom k väčšej individuálnosti sa posúva aj liečba tohto ochorenia. Výskum stále pokračuje v snahe porozumieť tomu, ako ochorenie vzniká a akú rolu majú gény. Z toho vychádzajú aj inovácie v oblasti liečby. Radiačná terapia hľadá spôsoby, ako dosiahnuť lepšie výsledky v kratšom čase.
Nové chemoterapeutické lieky sa zameriavajú na rakovinu spôsobenú mutáciou BRCA génu. Táto skupina liekov, nazývaná PARP inhibítory, ukazuje v klinických skúšaniach sľubné výsledky pri liečbe rakoviny prsníka, vaječníkov a prostaty. Hormonálna a biologická liečba sa stále viac prepájajú, čo sa odráža aj v lepších výsledkoch rôznych kombinácií viacerých druhov liečby. Jednou z výziev v cielenej terapii je výroba efektívneho očkovania proti rakovine.
Lucia Copáková - genetička: Pomáhajú preventívne kontroly a prevencia aj pri rakovine prsníka?
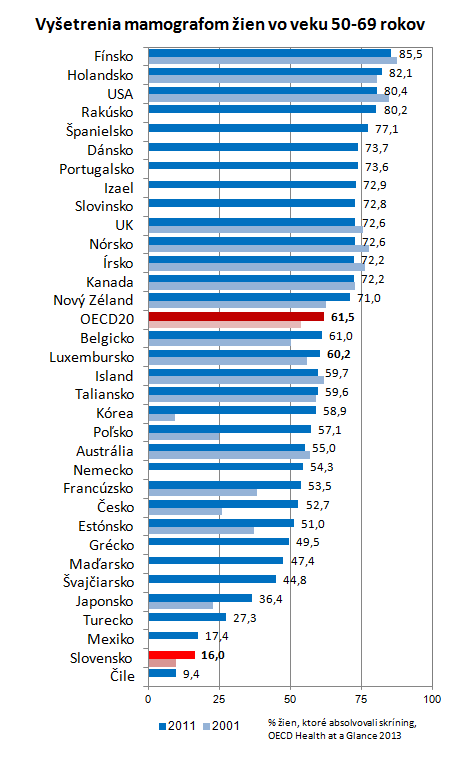
Podľa odhadov WHO sa asi jednej tretine prípadov rakoviny dá predísť. Súvisí to predovšetkým s vonkajšími rizikovými faktormi ako sú fajčenie, požívanie alkoholu, či množstvo fyzickej aktivity. Na riziko výskytu rakoviny prsníka vplýva viacero vecí a preto je dobré dodržiavať niekoľko zásad, ktoré môžu riziko znížiť:
- udržiavanie zdravej telesnej hmotnosti
- pravidelné cvičenie
- dostatok spánku
- obmedzená spotreba alkoholu
- vyhýbanie sa chemikáliám, ktoré môžu spôsobovať rakovinu
- vyhýbanie sa veľkým dávkam žiarenia
- konzultácie s lekárom ohľadom vhodnosti využívania hormonálnej antikoncepcie
- ak je to možné, dojčenie svojich detí
Hoci pravidelné prehliadky u špecialistov (či samovyšetrenia) nedokážu zabrániť ochoreniu, vedia odhaliť ochorenie v skoršom štádiu, kedy je jednoduchšie aj jeho liečenie. Pacientky, ktoré majú v rodine prípady rakoviny prsníka alebo majú zdedené zmeny v génoch BRCA1 a BRCA2 majú vyššie riziko, že sa u nich ochorenie nakoniec prejaví. Napriek tomu existujú preventívne kroky, ktoré môžu podstúpiť a znížiť tak riziko:
- nasadenie liekov, ktoré blokujú estrogén alebo znižujú jeho hladinu v tele
- preventívne operácie na zníženie rizika
Rozhodnutie o tom, čo je pre pacientku v prípade vyššieho rizika najlepšie riešenie, záleží najmä na odporuční špecialistu.
Kde môžete nájsť pomoc (medicínske zariadenia a pacientske organizácie)
Národný onkologický ústav (Bratislava)
Onkologický ústav svätej Alžbety (Bratislava)
Východoslovenský onkologický ústav (Košice)
Nadácia na pomoc onkologickým pacientom
Zdroje:
1. Ferlay J, Steliarova-Foucher E, Lortet-Tieulent J, Rosso S, Coebergh JWW, Comber H, Forman D, Bray F.: Cancer incidence and mortality patterns in Europe: estimates for 40 countries in 2012. Eur J Cancer. 2013 Apr;49(6):1374-403. DOI: 10.1016/j.ejca.2012.12.027. (online)
2. Zhang et al.: Guidelines on the diagnosis and treatment of breast cancer (2011 edition). (online)
3. Cardoso et al.: Locally recurrent or metastatic breast cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Annals of Oncology. 2012. DOI:10.1093/annonc/mds232. (online)
4. Harbeck et al.: AGO Recommendations for Diagnosis and Treatment of Patients with Advanced and Metastatic Breast Cancer: Update 2013. Breast Care. 2013. DOI: 10.1159/000353590. (online)
5. Cardoso et al.: 1st International consensus guidelines for advanced breast cancer. The Breast. 2012. DOI:10.1016/j.breast.2012.03.003 (online)
6. Mardiak et al: Karcinóm prsníka. 2012. (online)
7. Bolješíková E., Ligačová A.: Rádioterapia karcinómu prsníka. Onkológia. 2012. (online)
8. Brody J.E.: Outsmarting Breast Cancer With Evolving Therapies. Well, NYTimes. 2014. (online)
9. Yale Cancer Center: Breast Cancer. (online)
10. Breast Cancer – special issue. Science. 2014. (online)
11. National Cancer Institute Fact Sheet. (online)


